HollFire
Пользователи
- Регистрация
- 17.10.2021
- Сообщения
- 30
- Симпатии
- 67
- Автор темы
- #1
Первая помощь


Первая помощь(ПП) - это комплекс экстренных медицинских мероприятий, проводимых внезапно заболевшему или пострадавшему на месте происшествия и в период доставки его в медицинское учреждение.
Рюкзак М9

Внутри сетчатые подсумки, которые крепятся на липучках и могут быстро извлекаться из рюкзака. На передней панели рюкзака изнутри петли, для размещения инструментов и мелких предметов.

- 4 жгута
- Медицинские перчатки
- 2 перевязочных пакета с пропиткой гемостатиком
- Два больших эластичных бинта
- Две трубки в нос (для восстановления поступления воздуха)
- Различные размеры и виды латок (при ранениях в области груди)
- Дренажи для спуска воздуха (при возникновении пневмоторакса)
- Наборы для капельниц
- Запас физ. раствора в мягких упаковках
- Лейкопластырь
- Ножницы
- Фольгированное одеяло (для поддержания тепла пострадавшему)
- Шина складная
- Лекарства и обезболивающие хранятся отдельно.
- Средства дезинфекции, дополнительные материалы и прочее добавляются по необходимости
Методическое пособие по оказанию первой помощи

Травмы/ранения в области головы:
Причины: вид крови, страх, боль, резкий поворот головы, стесняющий воротник, длительное стояние, резкая смена положения из вертикального в горизонтальное, нарушения сердца и др.
Клиническая картина: Предобморок - слабость, шум в ушах, головокружение, потемнение в глазах, потливость, зевота; Потеря сознания - падение, бледность, холодный пот, пульс редкий, снижение давления, зрачки расширены. Длится от 30 с. до 2 мин.; Возвращение сознания - пострадавший приходит в себя, без амнезии (потери памяти)
ПП:
1. предать горизонтальное положение, приподнять ножной конец (способствует приливу кровоснабжению в область головного мозга), повернуть голову на бок (профилактика аспирации (захлебываниями) рвотными массами);
2. Дать доступ к кислороду - расстегнуть стесняющую одежду, открыть окно
3. Похлопать по щекам/холодная вода/растереть руками виски, грудь, ноги, живот/нашатырь (аммиак) - способы для восстановления сознания пострадавшего.
Если у пострадавшего замечены какие-то травмы головы, большая потеря крови, остановка сердца или другие проблемы связанные с сердцем - ПРИВОДИТЬ В СОЗНАНИЕ НЕ СЛЕДУЕТ.
Клиническая картина: Предобморок - слабость, шум в ушах, головокружение, потемнение в глазах, потливость, зевота; Потеря сознания - падение, бледность, холодный пот, пульс редкий, снижение давления, зрачки расширены. Длится от 30 с. до 2 мин.; Возвращение сознания - пострадавший приходит в себя, без амнезии (потери памяти)
ПП:
1. предать горизонтальное положение, приподнять ножной конец (способствует приливу кровоснабжению в область головного мозга), повернуть голову на бок (профилактика аспирации (захлебываниями) рвотными массами);
2. Дать доступ к кислороду - расстегнуть стесняющую одежду, открыть окно
3. Похлопать по щекам/холодная вода/растереть руками виски, грудь, ноги, живот/нашатырь (аммиак) - способы для восстановления сознания пострадавшего.
Если у пострадавшего замечены какие-то травмы головы, большая потеря крови, остановка сердца или другие проблемы связанные с сердцем - ПРИВОДИТЬ В СОЗНАНИЕ НЕ СЛЕДУЕТ.
Виды: Закрытая черепно-мозговая травма (ЗЧМТ) и открытая черепно-мозговая травма (ОЧМТ).
Причины: падения, различные аварии, ДТП, умышленное нанесение телесных повреждений, при спортивных мероприятиях.
Клиническая картина: угнетение сознания, потеря сознания, тошнота, рвота, головокружение, головная боль, судороги, видимые повреждения головы и др.
ПП:
1. Уложить пострадавшего, приподнять голову, а также уложить ее на бок(профилактика аспирации(захлебывания) рвотными массами);
2. Остановить наружное кровотечение, наложение повязки на голову ( если таковое имеется);
3. Расстегнуть стесняющую одежду, открыть окно;
4. Ввести опиоидный (наркотический) анальгетик (обезболивающее) для снижения боли - морфин, трамадол;
5. Иммобилизация зафиксировав на шее пострадавшего шейный воротник, а также транспортировка на спинальной щите ( профилактика смещения позвонков или др. костей для безопасности спинного мозга и сосудов);
6. Эвакуация в соответствии с организацией уровней военной мед. помощи.
Причины: падения, различные аварии, ДТП, умышленное нанесение телесных повреждений, при спортивных мероприятиях.
Клиническая картина: угнетение сознания, потеря сознания, тошнота, рвота, головокружение, головная боль, судороги, видимые повреждения головы и др.
ПП:
1. Уложить пострадавшего, приподнять голову, а также уложить ее на бок(профилактика аспирации(захлебывания) рвотными массами);
2. Остановить наружное кровотечение, наложение повязки на голову ( если таковое имеется);
3. Расстегнуть стесняющую одежду, открыть окно;
4. Ввести опиоидный (наркотический) анальгетик (обезболивающее) для снижения боли - морфин, трамадол;
5. Иммобилизация зафиксировав на шее пострадавшего шейный воротник, а также транспортировка на спинальной щите ( профилактика смещения позвонков или др. костей для безопасности спинного мозга и сосудов);
6. Эвакуация в соответствии с организацией уровней военной мед. помощи.
Кровотечения:
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: слабое кровотечение, сопровождающееся без каких-то серьезных нарушений всего организма человека и не угрожающее его жизни.
ПП:
1. Обработка места ранения - протереть перевязочным материалом смоченным водой для избавления от грязи, обработка перекесью водорода или др. антисептиком.
2. Наложения лейкопластыря или бинта.
Не требует эвакуации.
Клиническая картина: слабое кровотечение, сопровождающееся без каких-то серьезных нарушений всего организма человека и не угрожающее его жизни.
ПП:
1. Обработка места ранения - протереть перевязочным материалом смоченным водой для избавления от грязи, обработка перекесью водорода или др. антисептиком.
2. Наложения лейкопластыря или бинта.
Не требует эвакуации.
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: обильное кровотечение, кровь бордового цвета, густого, вытекающего вида, возможна потеря сознания из-за потери большого кол-ва крови, бледность, боль, холодный пот, тахикардия, уменьшение артериального давления, постепенное угнетение сознания в направлении апатии, угрожает жизни пострадавшего.
ПП:
1. Освободить место ранения от одежды, путем ее снятия, а лучше в экстренном порядке разрезу ножницами.
2. Внимательный осмотр ранения, выяснение точного кровотечения.
3. Быстрая обработка места ранения перевязочным материалом смоченным водой от загрязнения, далее перекесью водорода - если позволяет время, а если нет - пропуск этого пункта.
4. Наложение в область ранения марлевых тампонов, далее поверх несколько сложенный бинт в прямоугольник, далее фиксация этого всего бинтом, обмотав им вокруг ранения.
5. Введение опиодиного ( наркотического) анальгетика ( обезболивающего) - морфин, трамадол.
6. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
7. Эвакуация в соответствии с организацией уровня военной мед. помощи.
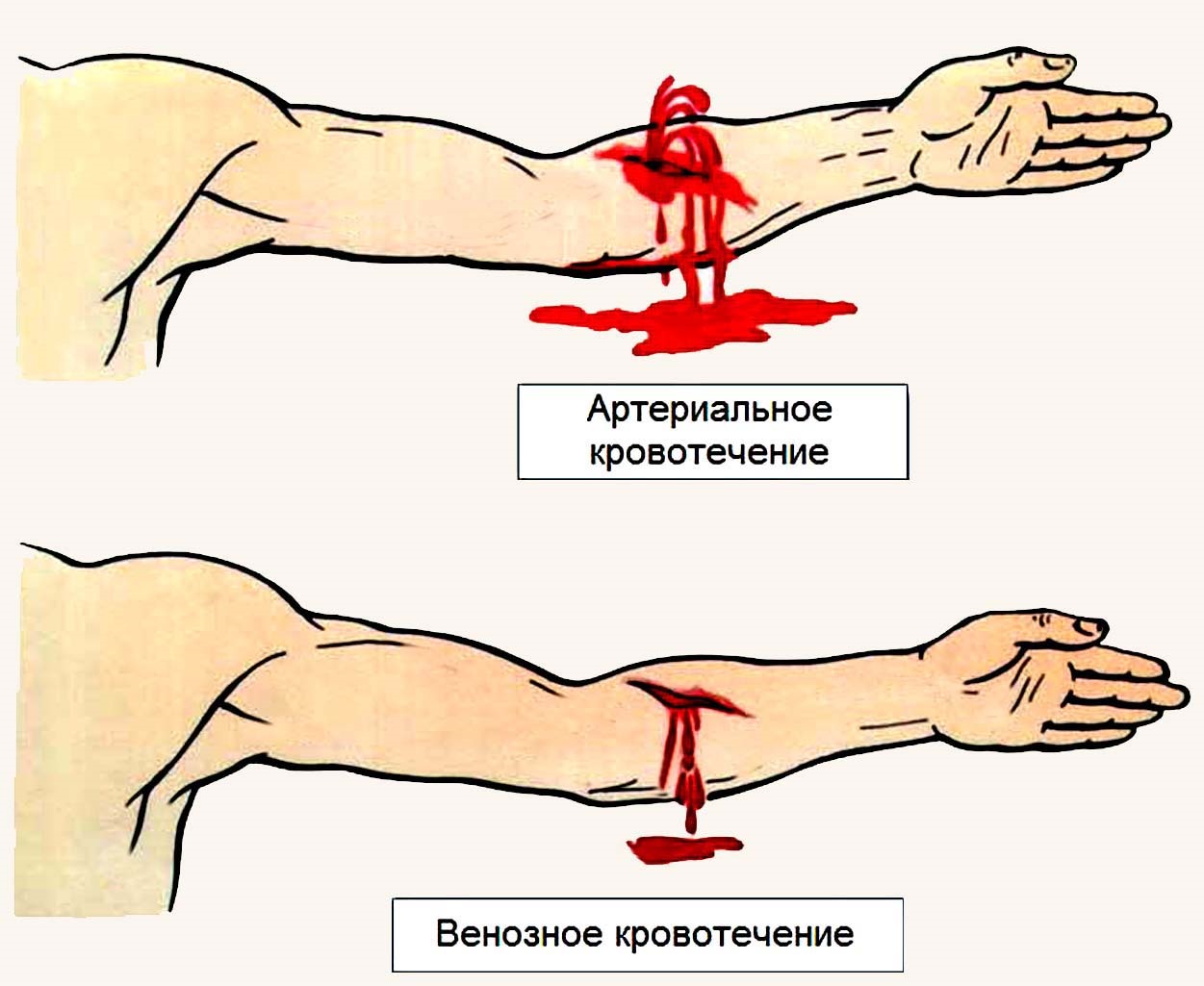
Клиническая картина: обильное кровотечение, кровь бордового цвета, густого, вытекающего вида, возможна потеря сознания из-за потери большого кол-ва крови, бледность, боль, холодный пот, тахикардия, уменьшение артериального давления, постепенное угнетение сознания в направлении апатии, угрожает жизни пострадавшего.
ПП:
1. Освободить место ранения от одежды, путем ее снятия, а лучше в экстренном порядке разрезу ножницами.
2. Внимательный осмотр ранения, выяснение точного кровотечения.
3. Быстрая обработка места ранения перевязочным материалом смоченным водой от загрязнения, далее перекесью водорода - если позволяет время, а если нет - пропуск этого пункта.
4. Наложение в область ранения марлевых тампонов, далее поверх несколько сложенный бинт в прямоугольник, далее фиксация этого всего бинтом, обмотав им вокруг ранения.
5. Введение опиодиного ( наркотического) анальгетика ( обезболивающего) - морфин, трамадол.
6. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
7. Эвакуация в соответствии с организацией уровня военной мед. помощи.

Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: обильное кровотечение, кровь алого цвета, пульсирующая, вытекающая в виде "фонтана", возможна потеря сознания из-за потери большого кол-ва крови, боль, бледность, холодный пот, тахикардия, уменьшение артериального давления, постепенное угнетение сознания в направлении апатии, особенно угрожает жизни пострадавшего.
ПП:
1. Наложение жгута выше места самого ранения, указание времени наложения, проверка самого наложения - если это конечность, если шея - положить другую руку пострадавшего на его голову, зафиксировать жгут через нее придавливая саму поврежденную артерию с другой стороны шеи.
2. Освободить место ранения от одежды, путем разреза не тратя время.
3. Наложение в область ранения марлевых тампонов, далее поверх несколько сложенный бинт в прямоугольник, далее фиксация этого всего бинтом, обмотав им вокруг ранения.
4. Введение опиодиного ( наркотического) анальгетика ( обезболивающего) - морфин, трамадол.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
МЕД. ПОМОЩЬ ДОЛЖНА БЫТЬ ОКАЗАНА КАК МОЖНО СКОРЕЕ, риск смерти из-за потери крови в течении 5-10 минут.

Клиническая картина: обильное кровотечение, кровь алого цвета, пульсирующая, вытекающая в виде "фонтана", возможна потеря сознания из-за потери большого кол-ва крови, боль, бледность, холодный пот, тахикардия, уменьшение артериального давления, постепенное угнетение сознания в направлении апатии, особенно угрожает жизни пострадавшего.
ПП:
1. Наложение жгута выше места самого ранения, указание времени наложения, проверка самого наложения - если это конечность, если шея - положить другую руку пострадавшего на его голову, зафиксировать жгут через нее придавливая саму поврежденную артерию с другой стороны шеи.
2. Освободить место ранения от одежды, путем разреза не тратя время.
3. Наложение в область ранения марлевых тампонов, далее поверх несколько сложенный бинт в прямоугольник, далее фиксация этого всего бинтом, обмотав им вокруг ранения.
4. Введение опиодиного ( наркотического) анальгетика ( обезболивающего) - морфин, трамадол.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
МЕД. ПОМОЩЬ ДОЛЖНА БЫТЬ ОКАЗАНА КАК МОЖНО СКОРЕЕ, риск смерти из-за потери крови в течении 5-10 минут.

Причины: избыточное давление, травмы головы и носа, различные другие внутренние патологии самого организма человека.
Клиническая картина: носовое кровотечение из носа, само не угрожает жизни человека, но может быть признаком другой травмы/ранения.
ПП:
1. Не запрокидывать голову назад (кровь попадет в желудок, может вызвать рвоту).
2. Дать самостоятельному выходу крови из носа ничем не останавливая если кровотечение не обильное, либо смочить ватные турунды перекесью водорода и поместить в нос.
Не требует эвакуации, если не было других признаков какого-то серьезного ранения/травмы.
Клиническая картина: носовое кровотечение из носа, само не угрожает жизни человека, но может быть признаком другой травмы/ранения.
ПП:
1. Не запрокидывать голову назад (кровь попадет в желудок, может вызвать рвоту).
2. Дать самостоятельному выходу крови из носа ничем не останавливая если кровотечение не обильное, либо смочить ватные турунды перекесью водорода и поместить в нос.
Не требует эвакуации, если не было других признаков какого-то серьезного ранения/травмы.
Различные травмы/ранения конечностей и тела:
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: боль, отечность места травмы, изменение цвета кожи, появление гематомы, нарушение функции.
ПП:
1. Освободить место ранения от одежды, путем ее снятия.
2. Приложить холод на место самой травмы, путем прикладывания криопакета или обернутого в ткани пакета со льдом.
Не требует эвакуации, но если обильный ушиб - требует.
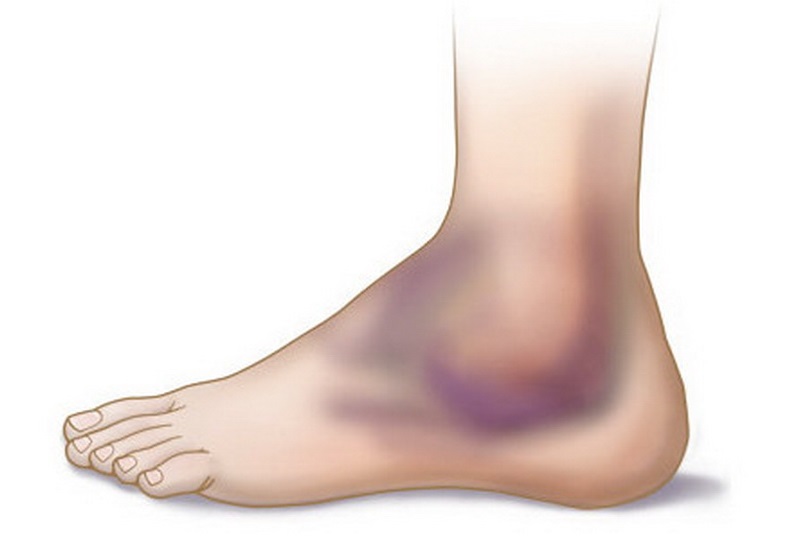
Клиническая картина: боль, отечность места травмы, изменение цвета кожи, появление гематомы, нарушение функции.
ПП:
1. Освободить место ранения от одежды, путем ее снятия.
2. Приложить холод на место самой травмы, путем прикладывания криопакета или обернутого в ткани пакета со льдом.
Не требует эвакуации, но если обильный ушиб - требует.

Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: боль, вынужденное положение конечности, ограничение подвижности конечности, изменение длины сустава, деформация контуров сустава.
ПП:
1. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
2. Иммобилизация конечности путем наложения шины.
3. Эвакуация в соответствии с организацией уровня военной мед. помощи.

Клиническая картина: боль, вынужденное положение конечности, ограничение подвижности конечности, изменение длины сустава, деформация контуров сустава.
ПП:
1. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
2. Иммобилизация конечности путем наложения шины.
3. Эвакуация в соответствии с организацией уровня военной мед. помощи.

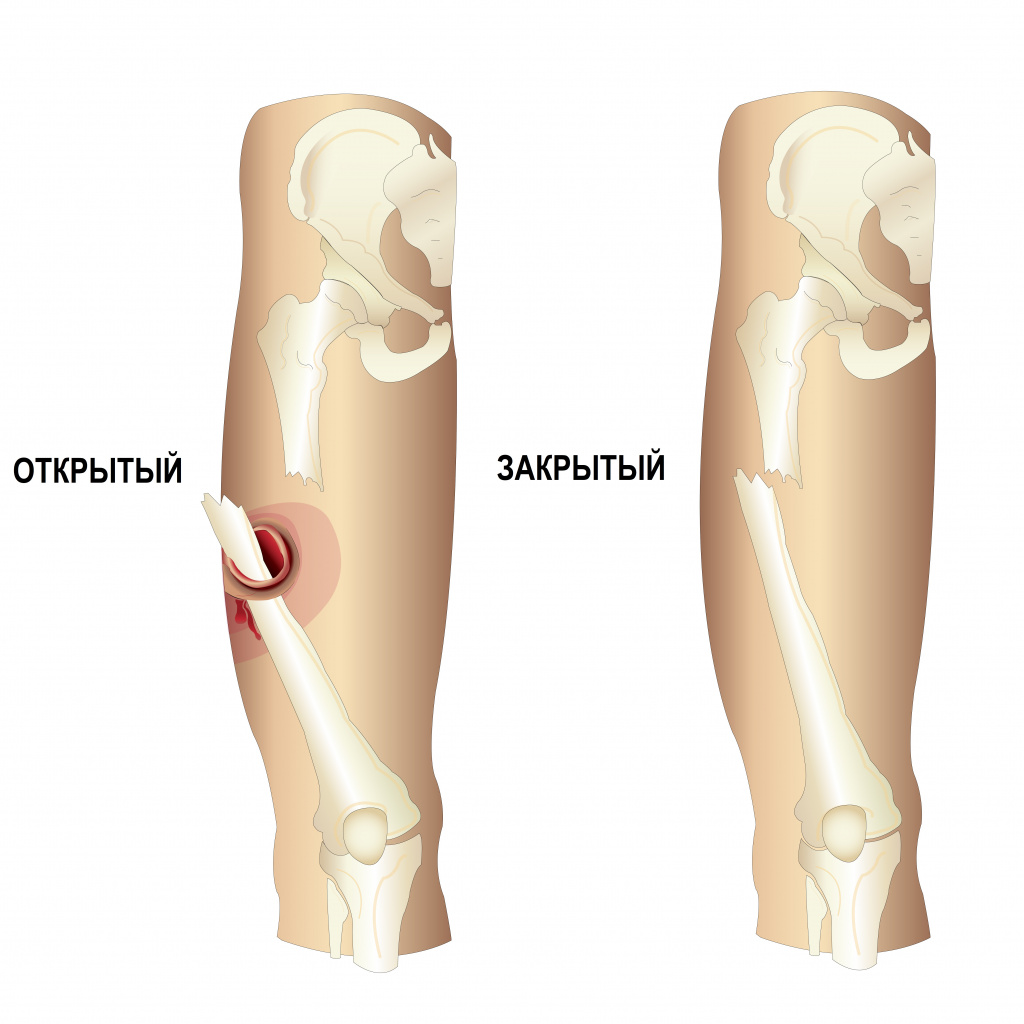
Виды: есть множество видом переломов, тут будут представлены открытый перелом конечности и закрытый перелом конечности.
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: боль, вынужденное положение конечности, ограничение подвижности конечности, изменение длины конечности, возможен звук крепитации ("хруст снега") осколков, а если открытый перелом - дополнительно возможно кровотечение, выход кости из под кожных покровов.
ПП:
+ если это открытый перелом - остановить кровотечение представленными методами выше в теме, а также в процессе оказания ПП дополнительно - введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
1. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
2. Иммобилизация конечности путем наложения шины.
3. Эвакуация в соответствии с организацией уровня военной мед. помощи.
P.S. При переломах позвоночника необходимо обеспечить полный покой пострадавшему, вообще нельзя его двигать, обезболить, максимально аккуратно положить на спинальный щит и зафиксировать шейный воротник.
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: боль, вынужденное положение конечности, ограничение подвижности конечности, изменение длины конечности, возможен звук крепитации ("хруст снега") осколков, а если открытый перелом - дополнительно возможно кровотечение, выход кости из под кожных покровов.
ПП:
+ если это открытый перелом - остановить кровотечение представленными методами выше в теме, а также в процессе оказания ПП дополнительно - введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
1. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
2. Иммобилизация конечности путем наложения шины.
3. Эвакуация в соответствии с организацией уровня военной мед. помощи.
P.S. При переломах позвоночника необходимо обеспечить полный покой пострадавшему, вообще нельзя его двигать, обезболить, максимально аккуратно положить на спинальный щит и зафиксировать шейный воротник.

Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: зависит от места попадания и вида кровотечения, если в легкое - удушье, нехватка кислорода, пострадавший может как "рыба" глотать воздух, возможна алая, пенистая кровь из рта.
ПП: складывается из вида кровотечения, сами методики указаны выше в группе "кровотечения".
Если пулевое ранение в области туловища:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Сделать тампонаду ранения путем закладки в само ранение марлевых тампонов, далее наложение на ранение сложенного в несколько слоев прямоугольник бинта, фиксация бинтом вокруг ранения.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если пулевое ранение в области грудной клетки, с повреждением легкого, плевральной полости:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Наложить окклюзионный пластырь на область ранения, тем самым предотвращая поступление воздуха в полость легкого, плевральной полости.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
7. В процессе транспортировки, возможно развитие пневмоторакса, для избавления от него необходимо пробить легкое декомпрессионной иглой и накрыть обработанной антисептиком перевязочным материалом.
Клиническая картина: зависит от места попадания и вида кровотечения, если в легкое - удушье, нехватка кислорода, пострадавший может как "рыба" глотать воздух, возможна алая, пенистая кровь из рта.
ПП: складывается из вида кровотечения, сами методики указаны выше в группе "кровотечения".
Если пулевое ранение в области туловища:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Сделать тампонаду ранения путем закладки в само ранение марлевых тампонов, далее наложение на ранение сложенного в несколько слоев прямоугольник бинта, фиксация бинтом вокруг ранения.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если пулевое ранение в области грудной клетки, с повреждением легкого, плевральной полости:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Наложить окклюзионный пластырь на область ранения, тем самым предотвращая поступление воздуха в полость легкого, плевральной полости.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
7. В процессе транспортировки, возможно развитие пневмоторакса, для избавления от него необходимо пробить легкое декомпрессионной иглой и накрыть обработанной антисептиком перевязочным материалом.
Причины: в следствии нанесения телесных повреждений различными способами.
Клиническая картина: зависит от места попадания и вида кровотечения, если в легкое - удушье, нехватка кислорода, пострадавший может как "рыба" глотать воздух, возможна алая, пенистая кровь из рта.
ПП: складывается из вида кровотечения, сами методики указаны выше в группе "кровотечения".
Если же ножевое ранение в области грудной клетки и нож остался в теле:
1. Ни в коем случае не вытаскивать нож из ранения, следует его обернуть окклюзионным пластырем, плотно зафиксировав (для уменьшения и предотвращения возможного кровотечения из-за режущего движения извлечения ножа).
2. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
3. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
4. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если же ножевое ранение в области грудной клетки и нож был извлечен:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Наложить окклюзионный пластырь на область ранения, тем самым предотвращая поступление воздуха в полость легкого, плевральной полости.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Клиническая картина: зависит от места попадания и вида кровотечения, если в легкое - удушье, нехватка кислорода, пострадавший может как "рыба" глотать воздух, возможна алая, пенистая кровь из рта.
ПП: складывается из вида кровотечения, сами методики указаны выше в группе "кровотечения".
Если же ножевое ранение в области грудной клетки и нож остался в теле:
1. Ни в коем случае не вытаскивать нож из ранения, следует его обернуть окклюзионным пластырем, плотно зафиксировав (для уменьшения и предотвращения возможного кровотечения из-за режущего движения извлечения ножа).
2. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
3. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
4. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если же ножевое ранение в области грудной клетки и нож был извлечен:
1. Освободить ранение от одежды, путем ее снятия, а в экстренных случаях разрезать.
2. Внимательнее осмотреть место ранения, определить вид кровотечения.
3. Наложить окклюзионный пластырь на область ранения, тем самым предотвращая поступление воздуха в полость легкого, плевральной полости.
4. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Причины: различные механические воздействия большой силы (подрыв на взрывном устройстве, давление чего-то тяжелого и др.)
Клиническая картина: она будет выглядеть как при обильном кровотечении, а также будет отсутствовать часть или сама конечночть.
ПП:
1. Наложение жгута как можно выше на конечности, пометка о времени наложения, проверка самого наложения.
2. Максимальное бинтование участка тела пострадавшего где произошел отрыв.
3. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
4. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
5. Укутать пострадавшего термоодеялом из фольги.
6. Сохранение оторванной конечности/части в холодном пакете, морозилке с последующей доставкой вместе с пострадавшим.
7. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Клиническая картина: она будет выглядеть как при обильном кровотечении, а также будет отсутствовать часть или сама конечночть.
ПП:
1. Наложение жгута как можно выше на конечности, пометка о времени наложения, проверка самого наложения.
2. Максимальное бинтование участка тела пострадавшего где произошел отрыв.
3. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин.
4. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
5. Укутать пострадавшего термоодеялом из фольги.
6. Сохранение оторванной конечности/части в холодном пакете, морозилке с последующей доставкой вместе с пострадавшим.
7. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Воздействие температур на кожу/организм человека:
Ожоги различают по 4 степеням.
Причины: воздействие на ткани человека различных высоких температур, а также различных химических веществ.
Клиническая картина:
1 ст.: гиперемия (покраснение), отек, боль в месте гиперемии.
2 ст.: боль, гиперемия, отечность, небольшие пузыри, не напряжены, наполнены светло-желтой жидкостью. После того как пузырь лопается - остается розовая поверхность с высокой болевой чувствительностью.
3 ст.: еще больше пузыри, болезненность, поражаются все слови эпидермиса.
4 ст.: поражаются все глубоколежащие ткани, их обугливание.
ПП:
1. Убрать поражающий фактор.
1. Не снимать обгоревшую одежду, если она уже покрыла кожу человека как клей.
2. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин - если ожог 3, 4 степени, а если 1, 2 степени - хватит анальгина.
3а. Если ожог 1, 2 степени - охладить место ожога водой. При 2 степени - пузыри лопать не следует.
3б. Если ожог 3, 4 степени - охладить место чистой влажной стерильной повязкой.
4. После обработки наложить чистую влажную повязку. (для профилактики занесения инфекции, т.к. вместе ожога нет кожи, а соответственно нет защиты от микроорганизмом).
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если термический ожог 1 степени, и его область составляет, например, один палец кисти - не требует эвакуации.
Если ожог химическими веществами: методика ПП аналогична как и при термических ожогах, но перед ней необходимо смыть самое химическое вещество с кожи пострадавшего.
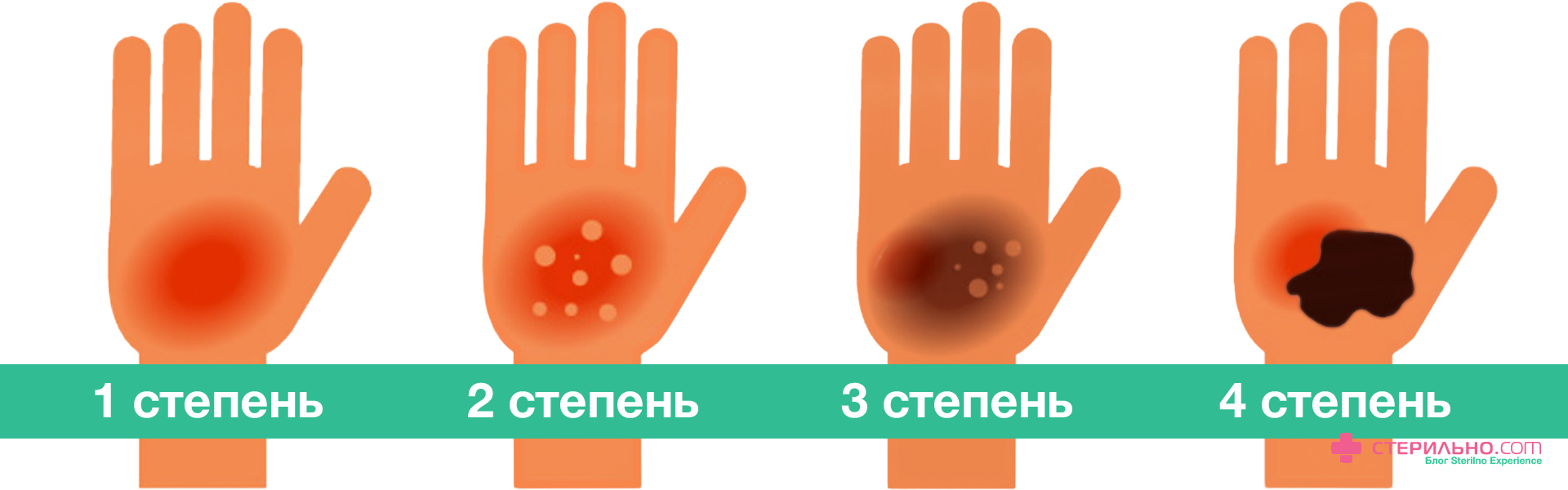
Причины: воздействие на ткани человека различных высоких температур, а также различных химических веществ.
Клиническая картина:
1 ст.: гиперемия (покраснение), отек, боль в месте гиперемии.
2 ст.: боль, гиперемия, отечность, небольшие пузыри, не напряжены, наполнены светло-желтой жидкостью. После того как пузырь лопается - остается розовая поверхность с высокой болевой чувствительностью.
3 ст.: еще больше пузыри, болезненность, поражаются все слови эпидермиса.
4 ст.: поражаются все глубоколежащие ткани, их обугливание.
ПП:
1. Убрать поражающий фактор.
1. Не снимать обгоревшую одежду, если она уже покрыла кожу человека как клей.
2. Ввести опиодиный (наркотический) анальгетик ( обезболивающее) - трамадол, морфин - если ожог 3, 4 степени, а если 1, 2 степени - хватит анальгина.
3а. Если ожог 1, 2 степени - охладить место ожога водой. При 2 степени - пузыри лопать не следует.
3б. Если ожог 3, 4 степени - охладить место чистой влажной стерильной повязкой.
4. После обработки наложить чистую влажную повязку. (для профилактики занесения инфекции, т.к. вместе ожога нет кожи, а соответственно нет защиты от микроорганизмом).
5. Введение инфузионной терапии внутривенно путем инфузионной системы (капельница) такими препаратами как: Nacl 0,9% ( физический раствор), глюкоза и др.
6. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если термический ожог 1 степени, и его область составляет, например, один палец кисти - не требует эвакуации.
Если ожог химическими веществами: методика ПП аналогична как и при термических ожогах, но перед ней необходимо смыть самое химическое вещество с кожи пострадавшего.

Причины: продолжительное воздействие на кожу, организм человека низких температур.
Клиническая картина: 4 степени.
1 ст.: зуд, боль, мраморность кожи.
2 ст.: пузыри на отечной коже с прозрачным эксудатом, появляются сразу или через несколько дней после согревания.
3 ст.: дряблые пузыри с геморрагическим(кровавым) эксудатом, некроз всех слоев кожи. Омертвление ткани подвергаются частичному расплавлению и отторжению, что сопровождается нагноением.
4 ст.: окончательный некроз всех слоем кожи.
ПП:
1. Быстрое согревание, укутать пострадавшего в термоодеяло из фольги или в другое.
2. Улучшить кровообращение в пораженных областях тела, аккуратный массаж руками.
3. Напоить теплым чаем, кофе, какао.
4. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если обморожение 1 степени - не требует экстренной эвакуации, может вернуться в бой после восстановления.

Клиническая картина: 4 степени.
1 ст.: зуд, боль, мраморность кожи.
2 ст.: пузыри на отечной коже с прозрачным эксудатом, появляются сразу или через несколько дней после согревания.
3 ст.: дряблые пузыри с геморрагическим(кровавым) эксудатом, некроз всех слоев кожи. Омертвление ткани подвергаются частичному расплавлению и отторжению, что сопровождается нагноением.
4 ст.: окончательный некроз всех слоем кожи.
ПП:
1. Быстрое согревание, укутать пострадавшего в термоодеяло из фольги или в другое.
2. Улучшить кровообращение в пораженных областях тела, аккуратный массаж руками.
3. Напоить теплым чаем, кофе, какао.
4. Эвакуация в соответствии с организацией уровня военной мед. помощи.
Если обморожение 1 степени - не требует экстренной эвакуации, может вернуться в бой после восстановления.

Материал подготовлен совместно с: Kiel Terkilsen


Последнее редактирование:
